O glaucoma é a principal causa de cegueira irreversível no Brasil e no mundo. Diferente da catarata (reversível definitivamente por cirurgia), o glaucoma danifica progressivamente o nervo óptico, causando perda permanente da visão, inicialmente periférica e depois difusa. O alarmante, é que tudo isso se dá de forma assintomática. O paciente não percebe nada até a evolução para os estágios avançados. É aí que mora o perigo!
É responsável por cerca de 12,3% dos casos de cegueira em adultos. Atinge 1-2% na população geral e até 7% após 70 anos.

Trata-se de uma neuropatia óptica multifatorial caracterizada por perda progressiva de células ganglionares da retina, afinamento da camada de fibras nervosas e escavação do disco óptico, frequentemente associada a pressão intraocular (PIO) elevada.
O glaucoma primário de ângulo aberto (GPAA) representa 80-90% dos casos. Doença crônica, insidiosa, sem cura mas com possibilidade de controle com o tratamento.
FATORES DE RISCO PRINCIPAIS
| Pressão intraocular elevada (PIO) | PIO >21 mmHg é o fator de risco modificável primário |
| Idade avançada | Risco aumenta após 40 anos; triplica aos 70 anos |
| História familiar positiva | Parentes de primeiro grau (pais, irmãos, avós) aumentam risco em 9 vezes |
| Etnia negra | Glaucoma é 6 a 8 vezes mais prevalente e desenvolve-se em idade mais precoce |
| Etnia asiática | Orientais têm maior prevalência de glaucoma de pressão normal |
| Espessura corneana fina | Correlaciona-se com maior risco; medições imprecisas podem mascarar a PIO real |
| Miopia elevada | Alto erro refrativo dificulta diagnóstico |
FISIOPATOLOGIA: MECANISMO CENTRAL
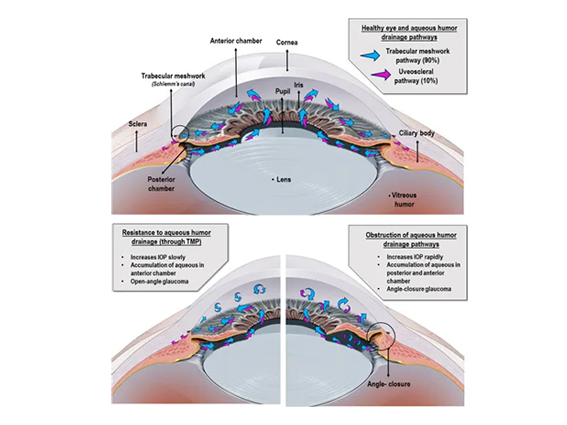
A fisiopatologia do glaucoma envolve dificuldade de drenagem do humor aquoso na câmara anterior.
- Produção: corpo ciliar (câmara posterior) → pupila
- Drenagem: rede trabecular → canal de Schlemm (estrutura tipo linfática modificada)
- Aumento PIO → lesão neuronal progressiva do nervo óptico
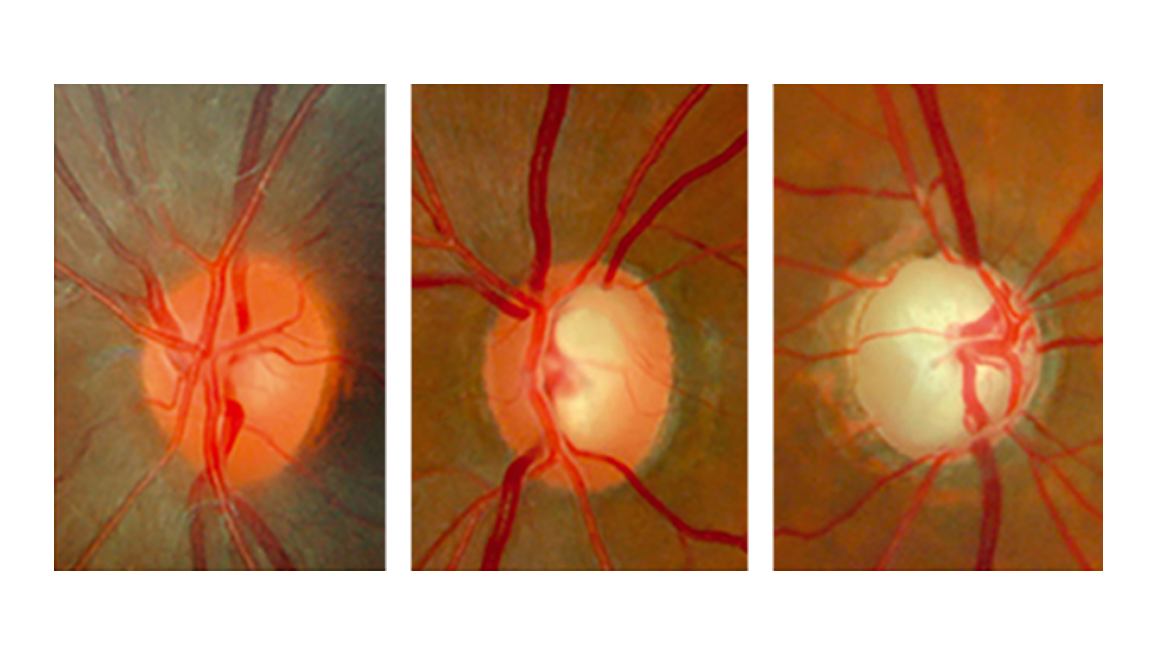
Perda de fibras nervosas é o sinal mais precoce do dano glaucomatoso, sendo que defeitos do campo visual normalmente surgem quando ~50% das fibras nervosas já foram perdidas.
CLASSIFICAÇÃO PRINCIPAIS TIPOS
1. Glaucoma Primário de Ângulo Aberto (GPAA)
Tipo mais comum (80-90% dos casos)
Características:
- Ângulo da câmara anterior: anatomicamente normal e aberto
- Fisiopatologia: envolve suscetibilidade micro circulatória na cabeça do nervo óptico ou fatores da matriz extracelular que interferem na drenagem
- Apresentação: insidiosa, indolor, bilateral
- Pressão intraocular: elevada na maioria
- Idade de início: geralmente >40 anos
- Sintomas: assintomático no início; perda visual é caracteristicamente tardia
2. Glaucoma Primário de Ângulo Fechado (GPAF)
Mecanismo diferente do GPAA:
- Anatomia: ângulo da câmara anterior é agudamente estreito
- Bloqueio pupilar: lente deslocada anteriormente, encostada na íris → bloqueio do fluxo de humor aquoso através da pupila
- Consequência: pressão aumenta atrás da íris → íris periférica se curva para frente, cobrindo ângulo da câmara anterior
- PIO elevada → neuropatia óptica progressiva
Subtipos:
- Crônico: aumento gradual de PIO, frequentemente assintomático
- Agudo: elevação episódica e abrupta da PIO; oclusão súbita da rede trabecular por íris periférica

Sintomas da crise de fechamento angular: visão diminuída, dor ocular intensa, olho vermelho, edema corneano, halos em torno de luzes, dor de cabeça, náusea e vômito.
3. Glaucoma de Pressão Normal (GPN)
Variante do GPAA que quebra o estereótipo:
- PIO normal ou baixa apesar da lesão glaucomatosa
- Etiologia: envolve fatores vasculares (deficiência microcirculatória) e neurais
4. Glaucoma Congênito
Forma rara que afeta recém-nascidos e primeiros meses de vida:
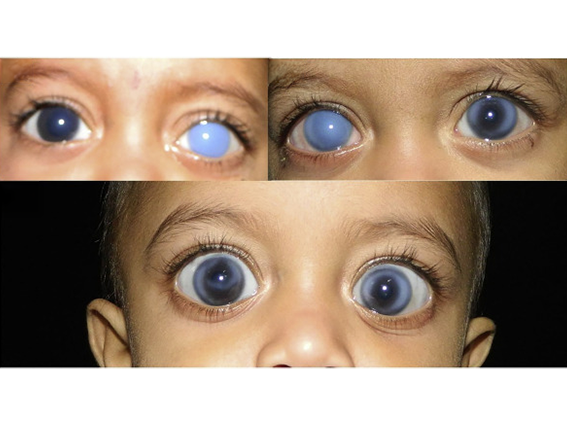
- Associado a anomalias anatômicas da malha trabecular
- Alterações do desenvolvimento do ângulo da câmara anterior
5. Glaucoma Secundário
Multicausal, associado a doenças oculares ou condições operatórias.
Principais causas:
- Trauma ocular
- Inflamação ocular
- Tumores
- Catarata
- Uso de medicamentos (corticoides)
Dos glaucomas secundários, existe um que gostaria de destacar pela sua severidade e pela frequência com que vejo:
Glaucoma neovascular
Esse tipo de glaucoma causa bastante sofrimento ao paciente, por conta da dor e nunca ocorre isoladamente – ele sempre está associado à condições isquêmicas (falta de oxigênio) da retina, como:
- Retinopatia diabética proliferativa (causa mais comum)
- Oclusão da veia central da retina (OVCR)
É de difícil controle e tratamento é bastante complexo.
Quando a retina não recebe fluxo sanguíneo adequado, ela produz o fator de crescimento endotelial vascular (VEGF), que estimula a formação de novos vasos sanguíneos anormais. Esses novos vasos são frágeis e vazam, crescendo sobre a íris e os canais de drenagem do olho, bloqueando o humor aquoso e elevando a pressão intraocular.
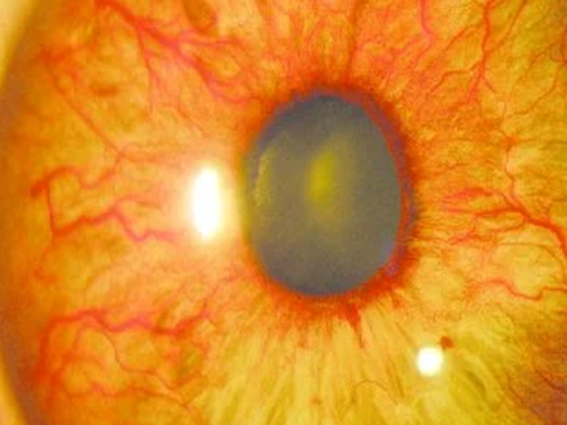

O tratamento precisa combinar terapias anti-VEGF e panfotocoagulação retiniana para tratar a isquemia retiniana, junto com medicamentos anti-angiogênicos (injeções intra-vítreas). Procedimentos para controlar a pressão intraocular, como o implante de tubo de drenagem, costumam ser necessários e é mandatório o controle das doenças que aumentam o risco cardiovascular do paciente.
Patogênese do GLAUCOMA: Degeneração Neuronal
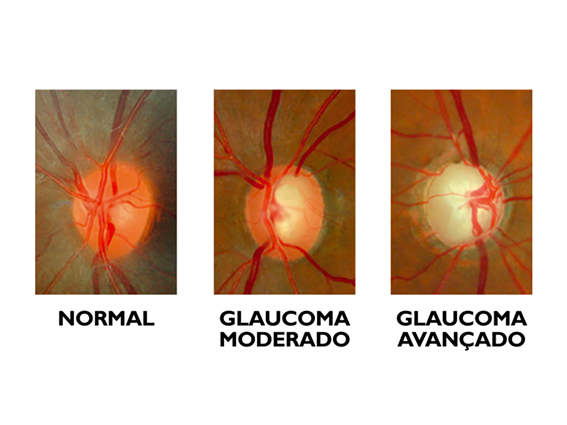
Mecanismo de lesão:
- Perda progressiva de axônios das células ganglionares da retina
- Afinamento da camada de fibras nervosas retinianas
- Atrofia da cabeça do nervo óptico com depressão central (escavação)
- Escotomas (defeitos do campo visual abaixo) que coalescem, formando escotoma arqueado (típico glaucomatoso)

A suscetibilidade microcirculatória e fatores da matriz extracelular (α-SMA em musculatura lisa) estão envolvidos na neurodegeneração.
DIAGNÓSTICO
Métodos principais:
- Tonometria: medição da PIO
- Gonioscopia: avaliação do ângulo da câmara anterior
- Estereofoto de papila: avaliação da cabeça do nervo óptico (escavação)
- Campimetria: campo visual (detecta defeitos quando ~50% fibras perdidas)
- OCT de papila: afinamento camada de fibras nervosas peripapilar e de células ganglionares
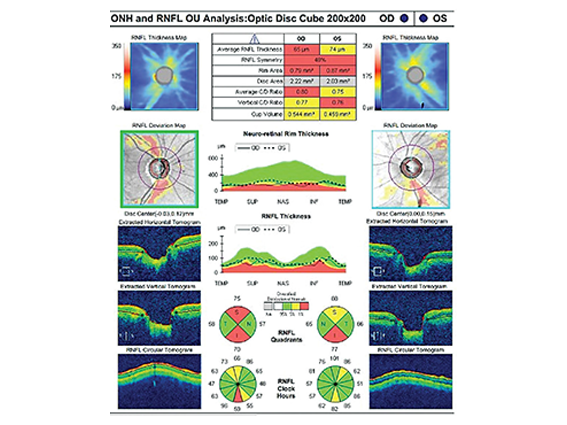
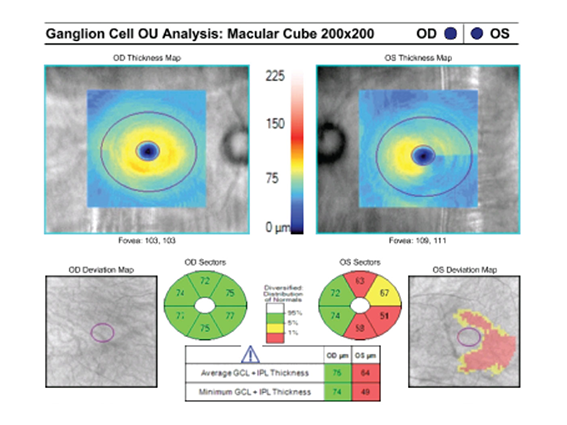
TRATAMENTO DO GLAUCOMA: CONTROLE VITALÍCIO DA PRESSÃO INTRAOCULAR (PIO)
O glaucoma não tem cura, mas pode ser controlado eficazmente, evitando progressão e cegueira. O tratamento é contínuo e personalizado, ajustado pelo oftalmologista e visa reduzir PIO em 30% ou mais do valor inicial.
1. Colírios Hipotensores (1ª linha) diários
| CLASSE | EXEMPLOS | MECANISMO | EFEITOS COLATERAIS |
| Análogos prostaglandinas | Latanoprosta, bimatoprosta | Aumentam drenagem | Vermelhidão, alongamento cílios |
| Betabloqueadores | Betaxolol, timolol | Reduzem produção humor aquoso | Bradicardia (cuidado cardíacos) |
| Inibidores anidrase carbônica | Dorzolamida | Reduzem produção | Irritação local |
| Alfa-agonistas | Brimonidina | Reduzem produção + drenagem | Sonolência |
A aderência ao tratamento é crucial, já que a interrupção causa aumento abrupto da PIO, podendo acelerar o dano.
2. Trabeculoplastia Seletiva a Laser (SLT)
3.MIGS (Cirurgias de glaucoma minimamente invasivas)
4. Cirurgias
Quando tratamento clínico falha e não consegue impedir a progressão do dano glaucomatoso, pode ser necessário recorrer à:
- Trabeculectomia (“TREC”)
ou
- Implantes de drenagem (“tubo”)